Schlafmedizin
Nicht jeder, der eine Nacht nicht gut schläft, leidet gleich unter einer Schlafstörung. Es kommt darauf an, ob das Problem über mehrere Wochen anhält, also krankhaft ist. Bei Frauen verteilen sich die Schlafstörungen in Bezug auf das Alter gleichermaßen, bei Männern hingegen steigt das Risiko von Schlafstörungen ab dem 50. Lebensjahr. Gründe aber auch Folgen einer Schlafstörung sind Übergewicht, Bluthochdruck, Herzerkrankungen, Restless-Legs-Syndrom (Beinzucken), Depressionen sowie Stress im Beruf, im Alltag oder in der Beziehung. Hinweise auf eine Schlafstörung können zudem Potenz- und Gewichtsprobleme sowie nächtlicher Harndrang sein. Oft ist es aber auch der Bettpartner/in, der/die über typische Atempausen mit oder ohne Schnarchen = obstruktives Schlafapnoe-Syndrom (siehe Video) berichtet und bittet einen Arzt für Schlafmedizin aufzusuchen.
Patient mit Schlafapnoe (Atempausen)
Das Schlafprofil eines Gesunden besteht ca. zu 15 bis 20 Prozent aus Tiefschlaf. Nur dieser garantiert eine entsprechende Erholung im Schlaf um sich am nächsten Morgen erholt zu fühlen. Wer kurzzeitig Schlafprobleme hat, sollte Schlafhygiene betreiben: regelmäßige Einschlaf- und Aufstehzeiten, kein Fernseher im Schlafzimmer, nicht mehr als 22 Grad Raumtemperatur, keine aufputschenden Getränke vor dem Zubettgehen und Sport am besten vor 18 Uhr. Wenn man zu Schlafmitteln greift, dann erst nach ärztliche Rücksprache.
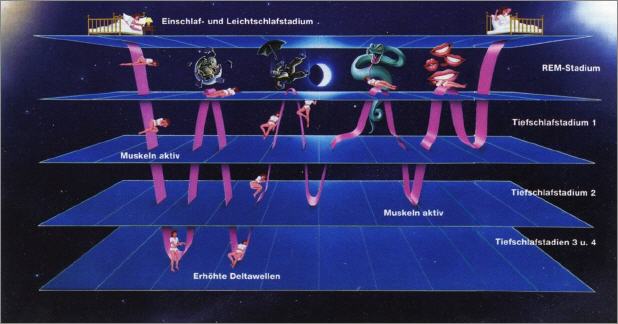
Schlaf ist nicht gleich Schlaf, der Mensch durchläuft mehrere Stadien (siehe Abbildung: Schlafstadien = Hypnogramm)
Im Stadium 1, dem Übergang vom Wachsein zum Schlaf, werden noch leise Geräusche gut wahrgenommen.
Im Stadium 2 erkennt man noch laute Signale und Düfte, die Leichtschlafphase hat begonnen.
Im Stadium 3, dem Tiefschlaf, schaltet das Gehirn den Körper für äußere Reize weitestgehend ab. Im Körper ist dagegen einiges los: Zellen werden erneuert, das Immunsystem gestärkt und Hormone ausgeschüttet. Außerdem verringert sich in diesem Stadium die Gefahr eines Herzinfarkts oder eines Schlaganfalls durch Ausschüttung von kardio-neuroprotektiven Hormonen.
Im REM-Schlaf sind schnelle, unregelmäßige Augenbewegungen festzustellen. Diese Rapid Eye Movements (REM) brachten diesem Schlafstadium seinen Namen ein. Man bezeichnet den REM-Schlaf auch als Traumschlafphase. Tagsüber im Kurzzeitspeicher abgelegte Eindrücke und Gelerntes werden in den Langzeitspeicher im Gehirn verschoben. Mehrmals pro Nacht werden die Stadien durchlaufen. Im Laufe der Nacht werden die Tiefschlafphasen immer kürzer, die REM-Phasen hingegen immer länger. Werden einzelne Stadien, vor allem der Tiefschlaf, über längere Zeit nicht erreicht, mindert das die Schlafqualität. Dies kann mitunter zu Krankheiten, Depressionen und Konzentrationsschwäche führen.
Schlafstadien (Hypnogramm)
Zur Abklärung, ob eine Schlafstörung vorliegt, hilft evtl. eine Nacht im Schlaflabor mit vorheriger Vorstellung bei einem Schlafmediziner. Dieser kann dann eine ambulante Schlafscreening-Untersuchung oder gleich eine Überweisung in ein Schlaflabor veranlassen. Bei einer Schlaflaboruntersuchung werden EKG, Beinbewegungen, Atemfluss, Brust- und Bauchbewegungen, Sauerstoffsättigung, Puls, Körperlage und Schnarchgeräusche aufgezeichnet. Schlafstörungen kann man wie folgt einteilen und auch enstprechend mit verschiedenen diagnostischen Mitteln (Anamnese-Gespräch, Fragebögen, Schlaflaborunteruchung) unterscheiden:
1. Insomnien (klassische Schlaflosigkeit psychosomat. Ursprung = Sorgen im Schlaf)
2. Schlafbezogene Atmungsstörungen = (SCHNARCHEN mit/ ohne Atempausen, Obstruktives Schlafapnoe Syndrom = OSAS)
3. Hypersomnien = zuviel Schlaf zentralen Ursprungs (vom zentralem Nervensystem ausgehend, z.B. die Narkolepsie = Schlafkrankheit)
4. Circadiane Rhythmusstörungen (Schichtarbeiter-Syndrom, Jetlag)
5. Parasomnien (Schlafwandeln)
6. Schlafbezogene Bewegungsstörungen (Restless Legs Syndrom = zappelige Beine)
Bei Schlafapnoe (OSAS) hilft etwa eine Atemmaske, mit der die oberen Atemwege über Druck offen gehalten werden. Der Betroffene hat keine Atempausen mehr und kann wieder in den Tiefschlaf gelangen. Bei anderen Schlafstörungen bedarf es oft eine Zusammenarbeit mit Neurologen/ Psychiatern oder auch HNO-Ärzten.